Přestože mají čeští pacienti snadný přístup k lékům na duševní onemocnění, ve srovnání s ostatními zeměmi je v zemi vysoká míra skryté "podléčenosti" pacientů. A to přesto, že spotřeba psychofarmak i zde stále stoupá. Shodují se na tom odborníci v oboru napříč profesemi.
"U mnohých pacientů musí být léčba dlouhodobá, a podstatné proto je, aby výrobci vyvíjeli takové léky, které mají minimum nežádoucích účinků. Když po léku přiberete na váze nebo máte problémy v oblasti pohybu, je to pro život problém a komplikuje to léčbu, která musí být u některých lidí stanovena na léta a někdy až do konce života," konstatuje předseda psychiatrické společnosti Martin Anders.
Jiný příklad pro totéž uvádí Lenka Krbcová Mašínová z ministerstva zdravotnictví. "Když někdo přibere 20 kilo, jakou asi bude mít motivaci v léčbě pokračovat a vrátit se zpět do běžného života?" vyslovuje řečnickou otázku úřednice, jež se podílí na reformě systému péče o lidi s psychickými obtížemi. Podle Anderse farmaceutické firmy investují více do vývoje léků na onkologická onemocnění než na duševní. "Sem dávají jen asi desetinu investic v porovnání s vývojem léků na rakovinu. Je to totiž hodně individualizovaná léčba a je těžší vyvíjet léky, které by vyhovovaly širší skupině pacientů," dodává.
Ovšem pacienti s negativními symptomy schizofrenie, jež vykazuje podle odhadu odborníků zhruba 30 tisíc lidí, mají naději. Inovativní léčba se prosazuje i v psychiatrii a již brzy budou mít nemocní k dispozici moderní prostředky, jež jim umožní návrat do běžného života.
Léky šetří náklady
Už dnes jsou registrovány některé nové molekuly pro účinné přípravky. Tvrdí to farmakoekonom Jindřich Kotrba. Podle něj sice většina léčiv využívaných v psychiatrii vychází z molekul objevených a vytvořených už v 60. letech minulého století, přesto i tady je pokrok citelný. A to především v komfortnějších lékových formách s mnohem menšími nežádoucími vedlejšími účinky.
"Momentálně se třeba klinicky hodnotí šestiměsíční aplikace injekcí. Stačí, že si pacient píchne lék jednou za půl roku, pak se nemusí o nic starat. Dnes jsme proto rádi za každý nový lék, i když se spíš objevují staré molekuly v novém hávu," míní Kotrba. Jít touto cestou je podle něj důležité i proto, že takové léky mohou významně redukovat náklady na hospitalizaci. Ty v Česku například představují 40 až 50 tisíc korun při průměrné délce pobytu člověka na lůžku při atace schizofrenie.
Roční náklady na léky pro pacienty psychiatrické léčebny v Praze-Bohnicích tvoří jen asi 3,5 procenta rozpočtu. Nejvíc, až 72 procent, stojí lidská síla. "Platí taková poučka, že to, co se v jiných oborech investuje do inovativních technologií, by se v psychiatrii mělo investovat do lidského potenciálu," říká ředitel zařízení Martin Hollý.
Novinkou je sekvenční léčba
Úspora na drahé hospitalizaci i při vyšších investicích do personálu a do léků pro pacienty není jediným důvodem, proč experti vyzdvihují farmakoterapii u duševních onemocnění jako tolik důležitou.
"Nové léky jsou schopny se popasovat s negativními důsledky nemoci, a tedy i s tím, že pacientům se nedaří vrátit se zpět do pracovního procesu. Což u nás mimochodem dělá jedno procento HDP, tedy pouze ten fakt, že pacienti nemohou dál pracovat a zatěžují celý sociální systém," vysvětluje Kotrba.
Česko a péče v psychiatrii
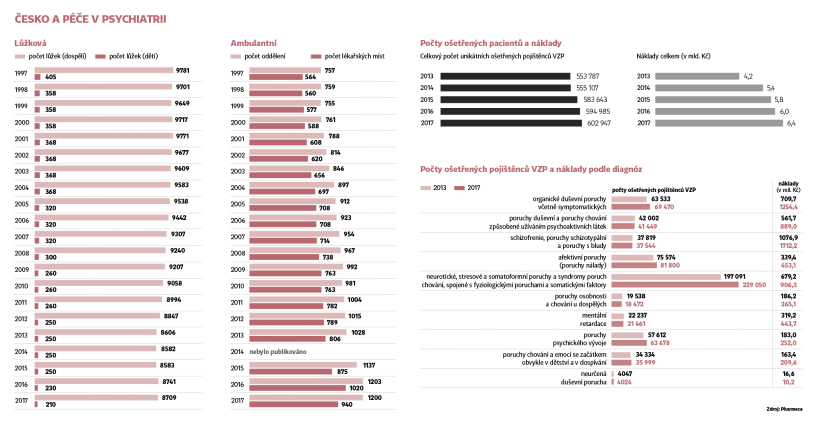
Jen v loňském roce přibylo v Česku pět tisíc lidí odkázaných finančně na invalidní důchod kvůli nějakému duševnímu onemocnění.
"Vezměte si už jen to slovo: in-validní… My ovšem chceme, aby to byli lidé 'validní' a žili plnohodnotný život," poukazuje psychiatr Hollý.
"A pokud pracujete, máte kde bydlet, máte hodnotné vztahy, dobrou medikaci, uzdravujete se mnohem snáz."
Lékaři proto nově odlišují, jakou medikaci potřebuje pacient v různých fázích − když leží v léčebně a má akutní ataku nemoci nebo když odchází domů a dokončuje uzdravování ambulantně. Bere se v potaz, jaký druh léků nasadit, když chce pacient zpátky do práce a být fit. Významné je to i proto, že pacient bude tyto léky často brát léta. Říká se tomu sekvenční léčba. Pro každý úsek pacientova uzdravování platí jiná pravidla a účinkují jiné léky.
Zatímco v nemocnici působí spíš silné medikamenty s větším množstvím vedlejších účinků, tam člověk leží a je pod dozorem, kdežto při práci by ho nadměrná únava nebo třeba bolesti kloubů z požívání takových léčiv zbytečně brzdily.
Podstatný je návrat do práce
Odborníci pozvaní vydavatelstvím Economia a organizací Revenium k diskusi o moderních trendech v psychiatrii se shodli, že v Česku znamenají duševní onemocnění pro jejich nositele stigma. Není obtížné sdělit jiným, že člověk trpí boreliózou, zatímco s maniodepresivní psychózu se svěří málokdo.
"Jenže my chceme mít život jako ostatní. Mít partnera, studovat, pracovat, a ne jen stříhat molitany a vykreslovat mandaly v léčebně. Přesto tu stigma toho, co je 'na hlavu', stále je. I v rámci rodiny mají lidé problém přiznat, že jsou duševně nemocní," říká Markéta Vítková, výzkumná pracovnice Národního ústavu duševního zdraví.
I z nedávného výzkumu jejího kolegy na 520 pacientech vyplynulo, že nezaměstnanost je u nich plných 90 procent.
Právě proto předsedkyně organizace Revenium Hana Potměšilová říká, že v tomto vidí největší slabinu celé psychiatrické reformy, jež jinak podle ní míří správným směrem. "Zaměstnavatelé stále neumí nabízet částečné nebo sdílené pracovní úvazky. A v momentě, kdy se psychiatrický pacient chce vrátit do práce a je toho schopen, tak pokud s sebou nepřináší pro zaměstnavatele nějaký benefit v podobě dotace, místa nejsou," říká.
Zaměstnavatelé se bojí pacientů s přiznaným psychickým handicapem, protože nevědí, co od nich mají čekat. "Z vlastní zkušenosti organizace, která takové lidi zaměstnává, musím říct, že když mají lidé jistotu polovičního pracovního úvazku, jsou ve větší psychické pohodě a jsou výkonnější, než když cítí tlak a nedůvěru zaměstnavatele, jenž je vzal jen kvůli dotaci," popisuje Potměšilová.
Česko a péče v psychiatrii